اسپوندیلیت آنکیلوزان (Ankylosing Spondylitis) یکی از بیماری های بدخیم مفصلی است که منجر به التهاب و صلابت در استخوان های ستون فقرات می شود. این بیماری مزمن است و معمولاً در سنین 20 تا 40 سال شروع می شود، با افزایش سن، شدت بیماری افزایش می یابد.
علت اسپوندیلیت آنکیلوزان
علت ایجاد اسپوندیلیت آنکیلوزان تاکنون به طور کامل مشخص نشده است. با این حال، برخی عوامل ریشهای و ژنتیکی برای این بیماری مشخص شدهاند.
- یکی از این عوامل ژنتیکی، وجود ژن خاصی به نام HLA-B27 در بیماران است. این ژن در بیش از ۹۰ درصد بیماران مبتلا به اسپوندیلیت آنکیلوزان شناسایی شده است. با این حال، داشتن این ژن تنها کافی نیست و باید با عوامل دیگری نظیر محیطی و عوامل ایمنی نیز همراه باشد تا بیماری ایجاد شود.
- علاوه بر این، تحقیقات نشان دادهاند که بیمارانی که خانوادگیهایی با سابقه اسپوندیلیت آنکیلوزان دارند، بیشتر در معرض خطر برای ابتلا به این بیماری قرار دارند. بنابراین، عوامل ژنتیکی و خانوادگی نیز میتوانند به عنوان عوامل مؤثر در ایجاد این بیماری در نظر گرفته شوند.
- همچنین، عوامل ایمنی نیز میتوانند در ایجاد اسپوندیلیت آنکیلوزان نقش داشته باشند. برخی محققان معتقدند که در این بیماری، سیستم ایمنی بدن بهطور اشتباهی به بافت های سالم بدن حمله میکند و این باعث التهاب و صلابیت مفاصل میشود.
علائم اسپوندیلیت آنکیلوزان
علائم بیماری ممکن است در بیماران مختلف متفاوت باشد، اما علائم رایج آن عبارتند از:
-
درد کمر:
درد کمر یکی از شایعترین علائم اسپوندیلیت آنکیلوزان است. این درد معمولاً در ناحیه پایین ستون فقرات و در امتداد آن احساس میشود. درد میتواند در حین خواب شدیدتر شود و با حرکت و ورزش بهبود یابد. -
خشکی کمر:
خشکی کمر یا صلابیت مفاصل یکی دیگر از علائم رایج در اسپوندیلیت آنکیلوزان است. این علامت به معنی کم شدن حرکت مفاصل است و معمولاً در ناحیه پایین ستون فقرات و مفاصل لگن احساس می شود. -
کیفوز:
کیفوز به معنی خم شدن پایینی ستون فقرات است و یکی از علائم پیشرفته تر اسپوندیلیت آنکیلوزان می باشد. این علامت معمولا در مراحل پیشرفته بیماری، به دلیل صلابیت و خشکی مفاصل اتفاق می افتد.
علاوه بر این علائم، برخی از علائم دیگر اسپوندیلیت آنکیلوزان عبارتند از:
- استفراغ صبحگاهی یا درد شدید صبحگاهی در ناحیه پایین ستون فقرات
- خستگی و احساس بدن دردی
- درد و سفتی در مفاصل
- احساس درد یا تورم در چشم
- خشکی و التهاب در ناحیه قلب.
برای کسب اطلاعات در مورد اسپوندیلولیز کلیک کنید
نحوه تشخیص اسپوندیلیت آنکیلوزان
تشخیص اسپوندیلیت آنکیلوزان (Ankylosing Spondylitis) معمولاً بر اساس تاریخچه بیماری، بررسی جسمی، آزمایش های خونی و تصویربرداری قطعی صورت میگیرد. در ادامه روشهای تشخیص این بیماری را شرح میدهیم:
-
تاریخچه بیماری:
در بیمارانی که مشکوک به اسپوندیلیت آنکیلوزان هستند، پزشک معمولاً با پرسیدن سوالاتی مانند علائم، محل درد و صداهای مفصلی، تاریخچه خانوادگی و بررسی علائم درونرشتهای مانند التهاب روده، پسوریازیس و آسم، تلاش میکند تا به تشخیص نهایی برسد. -
بررسی جسمی:
پزشک با بررسی جسمی بیماران، به دنبال علائم فیزیکی اسپوندیلیت آنکیلوزان میگردد. این شامل بررسی انحنای ستون فقرات، خشکی مفاصل، علائم التهابی، شکل صورت و آزمایش حرکتی است. -
آزمایش های خونی:
آزمایش های خونی می توانند به پزشک کمک کنند تا در تشخیص اسپوندیلیت آنکیلوزان تأییدی کامل داشته باشد. آزمایش های خونی شامل آنتی ژن HLA-B27، سرعت رسوب و آنتی بادیهای مرتبط با بیماری می باشد. -
تصویربرداری:
برای تصویربرداری استفاده از رادیوگرافی، سی تی اسکن و مغناطیسی صورت می گیرد. در صورتی که پزشک پس از بررسی تاریخچه بیماری، بررسی جسمی و آزمایش های خونی، به تشخیص قطعی اسپوندیلیت آنکیلوزان نرسید، تصویربرداری ممکن است برای تأیید تشخیص مورد استفاده قرار گیرد. در تصویربرداری، تغییرات بیماری مانند صلابیت و خشکی مفاصل، انحراف ستون فقرات و زوایای انحنای آن بررسی میشود.
درمان اسپوندیلیت آنکیلوزان
۱. آمپول ها
رمیکید (Remicade) و سینورا (Cimzia) دو نوع داروی بیولوژیکی هستند که برای درمان اسپوندیلیت آنکیلوزان و بیماری های التهابی دیگر مورد استفاده قرار میگیرند. این داروها به عنوان مهارکننده های عامل تومور نکروزیس فاکتور-آلفا (TNF-α) شناخته میشوند و در کنترل التهاب و آلام مفاصل مرتبط با اسپوندیلیت آنکیلوزان کاربرد دارند.
رمیکید (Remicade) به صورت آمپول تزریقی و توسط پزشک در مطب یا در بیمارستان تزریق میشود. معمولاً در دورههای مشخصی تزریق میشود و معمولاً در آغاز درمان هر ۸ هفته یک بار تزریق میشود. پس از آن، زمان تزریق ممکن است تغییر کند و هر ۶ تا ۸ هفته یک بار تزریق شود.
سینورا (Cimzia) همچنین به صورت آمپول تزریقی در دورههای مشخصی تزریق میشود. معمولاً در آغاز درمان هر دو هفته یک بار تزریق میشود و پس از آن ممکن است زمان تزریق به هفتهای یا هر دو هفته یک بار کاهش یابد.
در هر دو داروی رمیکید و سینورا، پزشک میتواند مقدار دارو را تنظیم کند و به میزانی که لازم است کاهش یا افزایش دهد. قبل از شروع درمان با هر یک از این داروها، باید از عوارض جانبی آنها مطلع شوید.
عوارض جانبی ممکن از این داروها شامل عفونتهای غیرمعمول، سرفه، تب، درد و حساسیت به دارو است. همچنین، در صورت استفاده از این داروها، باید به دور از افرادی که به عفونت مبتلا هستند، مثل افرادی که تحت درمان با آنتی بیوتیک هستند، واکنش نشان داد.
۲. ضد التهاب ها
درمان اسپوندیلیت آنکیلوزان شامل چندین روش درمانی است که شامل داروهای ضد التهاب غیر استروئیدی (Non-Steroidal Anti-Inflammatory Drugs یا NSAIDs) است. این داروها به عنوان یکی از اولین روشهای درمانی در اسپوندیلیت آنکیلوزان مورد استفاده قرار میگیرند، زیرا میتوانند به کنترل التهاب و آلام مفاصل کمک کنند. در ادامه به برخی از داروهای ضد التهاب غیر استروئیدی که برای درمان اسپوندیلیت آنکیلوزان استفاده میشوند، اشاره میشود:
- ایبوپروفن (Ibuprofen): این دارو یکی از مهمترین داروهای ضد التهاب غیر استروئیدی است که برای درمان اسپوندیلیت آنکیلوزان استفاده میشود. ایبوپروفن به کنترل التهاب و آلام مفاصل کمک میکند و معمولاً در دوزهای مختلف به صورت قرص یا کپسول تجویز میشود.
- ناپروکسن (Naproxen): این دارو نیز یک داروی ضد التهاب غیر استروئیدی است که در درمان اسپوندیلیت آنکیلوزان مورد استفاده قرار میگیرد. ناپروکسن به کنترل التهاب و آلام مفاصل کمک میکند و معمولاً به صورت قرص یا کپسول تجویز میشود.
- دیکلوفناک (Diclofenac): این دارو نیز یک داروی ضد التهاب غیر استروئیدی است که برای درمان اسپوندیلیت آنکیلوزان استفاده میشود. دیکلوفناک به کنترل التهاب و آلام مفاصل کمک میکند و معمولاً به صورت قرص یا کپسول تجویز میشود.
- سلکوکسیب (Celecoxib): این دارو نیز یک داروی ضد التهاب غیر استروئیدی است که برای درمان اسپوندیلیت آنکیلوزان استفاده میشود. سلکوکسیب به کنترل التهاب و آلام مفاصل کمک میکند و معمولاً به صورت قرص تجویز میشود.
- سولفاسالازین: سولفاسالازین معمولاً به صورت قرص تجویز میشود و باید به دستور پزشک مصرف شود. دوز این دارو بسته به وضعیت بیمار و شدت بیماری متفاوت است و باید به دستور پزشک تعیین شود. معمولاً شروع دارو با دوز کمتر صورت میگیرد و سپس تدریجاً دوز بالاتر تعیین میشود.
- همچنین، برخی داروهای ضد التهاب غیر استروئیدی مانند ناپروکسن و ایبوپروفن به عنوان ژل به صورت موضعی نیز قابل استفاده هستند. با استفاده از ژلهای ضد التهابی به صورت موضعی، میتوان درد و التهاب مفاصل را مستقیماً کنترل کرد.
- مهم است بدانید که داروهای ضد التهاب غیر استروئیدی میتوانند عوارض جانبی داشته باشند، از جمله افزایش خطر بروز عفونتها، خونریزی معده، آسیب به کلیهها و اختلالات قلبی. بنابراین، برای استفاده از این داروها باید با پزشک خود مشورت کنید و همیشه به دستور پزشک این داروها را مصرف کنید. همچنین، باید در نظر داشت که داروهای ضد التهاب غیر استروئیدی تنها برای کنترل التهاب و آلام مفصلی استفاده میشوند و نمیتوانند بیماری اسپوندیلیت آنکیلوزان را درمان کنند. بنابراین، باید با پزشک خود برنامه درمانی مناسبی را برای کنترل بیماری ترتیب دهید.
۳. داروهای سرکوبگر ایمنی
درمان اسپوندیلیت آنکیلوزان با داروهای سرکوبگر ایمنی برای کنترل التهاب و کاهش علائم بیماری مؤثر است. این داروها به عنوان داروهای اصلی درمانی برای اسپوندیلیت آنکیلوزان استفاده میشوند و معمولاً به صورت داروهای ضد التهابی غیر استروئیدی (Non-Steroidal Anti-Inflammatory Drugs یا NSAIDs) و داروهای سرکوبگر ایمنی تجویز میشوند.
در زیر به برخی از داروهای سرکوبگر ایمنی که در درمان اسپوندیلیت آنکیلوزان مورد استفاده قرار میگیرند، اشاره میکنیم:
- آمینوسالیند (Sulfasalazine): این دارو یک داروی ضد التهابی غیر استروئیدی است که به کنترل التهاب و آلام مفاصل کمک میکند. همچنین، میتواند به کاهش سرعت پیشرفت بیماری کمک کند.
- متوترکسات (Methotrexate): این دارو یک داروی سرکوبگر ایمنی است که به کاهش التهاب و آلام مفاصل کمک میکند. همچنین، میتواند به کاهش سرعت پیشرفت بیماری کمک کند.
- سیمپونی (Secukinumab): این دارو یک داروی بیولوژیکی است که به کنترل التهاب و آلام مفاصل کمک میکند. این دارو با کاهش سطح پروتئینهای التهابی موثر است.
- اتانرسپت (Etanercept): این دارو یک داروی بیولوژیکی است که به کنترل التهاب و آلام مفاصل کمک میکند. این دارو با جلوگیری از تعامل پروتئینهای التهابی مؤثر است.
- آدالیموماب (Adalimumab): این دارو یک داروی بیولوژیکی است که به کنترل التهاب و آلام مفاصل کمک میکند. این دارو با جلوگیری از تعامل پروتئینهای التهابی مؤثر است.
- همچنین، داروهای سرکوبگر ایمنی ممکن است عوارض جانبی داشته باشند، از جمله خستگی، نفخ، تهوع، سرگیجه و عفونت. در صورت بروز هرگونه عارضه جانبی، باید به پزشک خود اطلاع دهید.
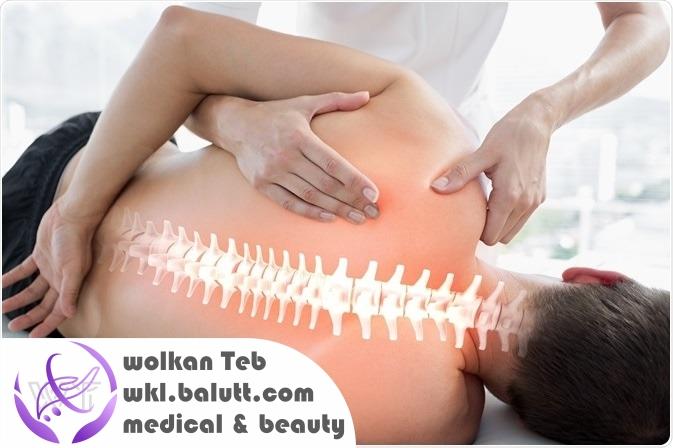
۴. فیزیوتراپی
فیزیوتراپی میتواند به عنوان یکی از راههای درمان اسپوندیلیت آنکیلوزان مؤثر باشد. با توجه به اینکه این بیماری معمولاً بر روی مفاصل و عضلات اثر میگذارد، تمرینات فیزیکی مناسب میتواند به کاهش علائم و بهبود عملکرد بیمار کمک کند.
- تمرینات کششی: تمرینات کششی میتوانند به کاهش سختی و راحتتر شدن حرکتهای مفاصل کمک کنند. برخی از تمرینات کششی شامل تمرینات کششی گردن، شانهها، بازوها، پاها و پشت ران ها هستند.
- تمرینات تقویتی: تمرینات تقویتی میتوانند به بهبود قدرت عضلات و پشتیبانی از مفاصل کمک کنند. برخی از تمرینات تقویتی شامل تمرینات وزنهبرداری، تمرینات شامل بدن و تمرینات پیلاتس هستند.
- تمرینات هوازی: تمرینات هوازی میتوانند به بهبود قدرت قلب و عروق، بهبود تنفس و کاهش وزن کمک کنند. برخی از تمرینات هوازی شامل پیادهروی، دویدن، شنا و دوچرخهسواری هستند.
- تمرینات اصلاحی: این تمرینات میتوانند به بهبود قابلیت حرکت، تعادل و تناسب عضلات کمک کنند. برخی از تمرینات اصلاحی شامل تمرینات تعادل و تمرینات اصلاحی شامل پایین آوردن و بلند کردن بدن کامل هستند.
- ماساژ: ماساژ میتواند به کاهش درد و سفتی عضلات کمک کند. ماسور آموزش دیده باید ماساژ را انجام دهد.
- تمرینات تنفسی: تمرینات تنفسی میتوانند به بهبود قابلیت تنفس و کاهش تنش های اضافی کمک کنند. برخی از تمرینات تنفسی شامل تمرینات تنفسی عمیق و تنفسی حرکتی هستند.
درمان با طب سنتی
اسپوندیلیت آنکیلوزان یک بیماری مزمن و التهابی است که نیاز به درمان دراز مدت دارد. در طب سنتی چندین روش برای درمان این بیماری وجود دارد، اما مهمترین روشها عبارتند از:
- اسید سالیسیلیک: اسید سالیسیلیک یک داروی ضد التهابی غیر استروئیدی است که میتواند در درمان اسپوندیلیت آنکیلوزان مؤثر باشد. این دارو معمولاً به عنوان داروی اولین خط درمانی برای کنترل التهاب و درد مفاصل مورد استفاده قرار میگیرد.
- گیاهان طبیعی: برخی گیاهان طبیعی مانند زنجبیل، زردچوبه، گل سرخ، آشپزخانه و شیرین بیان میتوانند به کاهش التهاب و درد مرتبط با اسپوندیلیت آنکیلوزان کمک کنند. این گیاهان معمولاً به صورت عصاره یا قرص تجویز میشوند.
- حرکات و ورزشهای فیزیکی: حرکات و ورزشهای فیزیکی منظم مانند یوگا، پیلاتس و شنا میتواند به بهبود عملکرد مفاصل و کاهش درد و التهاب مرتبط با اسپوندیلیت آنکیلوزان کمک کند.
- پوکههای معدنی: برخی پوکههای معدنی مانند پوکههای گردو، شیرین بیان و زردچوبه میتوانند به کاهش درد و التهاب مفاصل مرتبط با اسپوندیلیت آنکیلوزان کمک کنند. این پوکهها معمولاً به صورت پودر یا قرص تجویز میشوند.
- ماساژ: ماساژ میتواند به کاهش درد و تنگی عضلات و مفاصل مرتبط با اسپوندیلیت آنکیلوزان کمک کند.